
El ligamento cruzado anterior une el fémur con la tibia y tiene un papel fundamental en la estabilidad impidiendo el desplazamiento anterior y rotacional de la tibia.
El ligamento cruzado anterior (LCA), es el ligamento que se lesiona con más frecuencia en la rodilla.
El Dr Vega Curiel realiza cada año más de 100 reconstrucciones del ligamento cruzado anterior. En España los deportes que más lesiones del LCA causan son el fútbol, el esquí, el baloncesto y el balonmano.
La incidencia de rotura de LCA es de dos a cuatro veces mayor en mujeres dependiendo del deporte. Este mayor riesgo en mujeres se atribuye a varios factores, incluyendo el eje mecánico de la pierna, la anchura de la escotadura en la rodilla, factores hormonales y control neuromuscular.
La mayor parte de las roturas de LCA (67% en hombres y 90% en mujeres) ocurren por un mecanismo sin contacto con otros deportistas.
La rotura de LCA aumenta de forma significativa el riesgo de desarrollar artrosis prematura. Se estima que un 50% de los pacientes que se rompen el LCA desarrollan artrosis entre los diez y veinte años desde la lesión.
Una anamnesis y exploración física cuidadosa llevan habitualmente al diagnóstico de una lesión del LCA sin necesidad de realizar ninguna otra prueba. La lesión aislada del LCA ocurre sólo en el 10% de los casos y las pruebas diagnósticas son útiles para estudiar las lesiones asociadas. La prevalencia de lesiones meniscales asociadas es del 60 al 70%, lesiones del cartílago del 40% y lesiones completas de los colaterales del 10-20%.
Los pacientes generalmente describen un mecanismo de lesión sin contacto por torsión de la rodilla con el pie fijo en el suelo, notan un chasquido en la rodilla, la rodilla se hincha rápidamente como consecuencia del sangrado por rotura de los vasos sanguíneos del LCA y son incapaces de continuar con su actividad deportiva.
En la exploración física hay dos maniobras que ponen de manifiesto la rotura del LCA: el cajón anterior, test de Lachman y el ‘pívot shift’.
La Resonancia Magnética (RNM) se utiliza para confirmar el diagnóstico e identificar las lesiones asociadas.
Tras la lesión del LCA hay pacientes que pueden caminar normalmente.

La cirugía está indicada si el paciente nota inestabilidad en las actividades del día a día o quiere retomar actividades que impliquen cambios de dirección saltos y giros como el fútbol, baloncesto, balonmano, tenis, pádel, esquí...
La cirugía no es urgente siempre que el paciente recupere la movilidad de la rodilla, no tenga fallos y evite las actividades de riesgo. Los fallos repetidos aumentan el riesgo de lesiones asociadas y ensombrecen el pronóstico de la rodilla lesionada. En pacientes muy jóvenes en los que es difícil controlar su actividad, el retraso de la cirugía habitualmente conduce a múltiples lesiones asociadas y a un peor pronóstico.
Se opere o no, el manejo inicial de una lesión del LCA debe estar enfocado a reducir la hinchazón (con reposo, frío, compresión, elevación de la extremidad y antiinflamatorios no esteroideos) recuperar la movilidad de la rodilla, reiniciar el control del cuádriceps y restaurar un patrón de marcha normal. Normalmente estos objetivos se consiguen a las dos o cuatro semanas de la lesión.
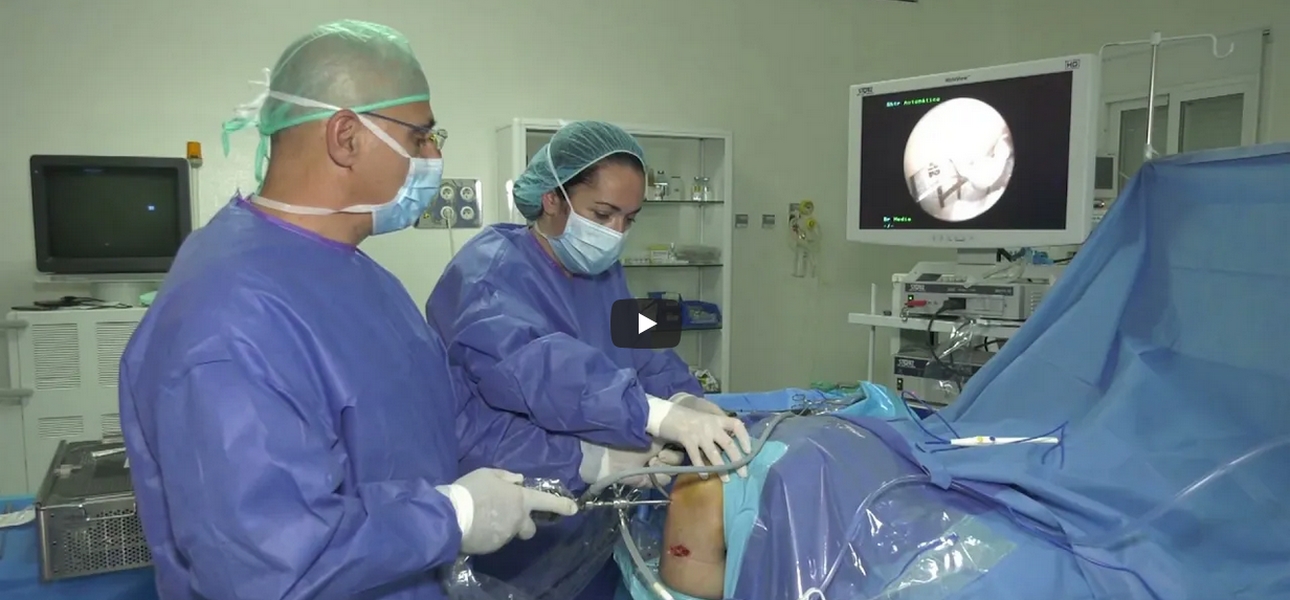
El tratamiento quirúrgico consiste en reconstruir el LCA utilizando un injerto (un tendón) que se introduce a través de túneles, realizados en el fémur y en la tibia, en las zonas de inserción del LCA, con el objetivo de eliminar la inestabilidad.
Los dos injertos más utilizados son los isquiotibiales (Semitendinoso y Recto interno, también llamado pata de ganso) y el tercio central del tendón rotuliano. Los resultados son similares en ambos, y la selección del injerto la realizamos dependiendo de factores del paciente como el peso, el eje de la extremidad y la actividad deportiva que se realice.
Otra posibilidad es utilizar aloinjertos (injertos de cadáver) que consiguen los mismos resultados funcionales pero con una mayor incidencia de reroturas. Generalmente los reservamos para lesiones multiligamentarias, para pacientes con menor demanda deportiva y para revisiones de plastias previas.
Nosotros en deportistas utilizamos la novedosa Técnica All Inside (todo dentro), que nos permite tener que sacar solo un tendón isquiotibiales, ajustar al máximo la tensión y situarlo en los puntos correctos. Esta técnica es especialmente importante en la intervención en jóvenes menores de 16 años, con los cartílagos de crecimiento aún abiertos, para no lesionarles en la cirugía.
La rotura de la plastia de LCA ocurre en un 3.6% de los casos, que es un riesgo muy parecido al riesgo de romperse el LCA de la otra rodilla (3%). En joven menores de 16 años la reruptura tiene unos índices mucho mayores, por deficiencia en su propiocepción.
El riesgo de desarrollar artrosis es mayor cuando hay lesiones asociadas meniscales o del cartílago. En pacientes jóvenes suturamos los meniscos rotos siempre que sea posible.
La cirugía se realiza con anestesia epidural y se deja un drenaje en la rodilla que se retira al día siguiente antes de darle el alta. El paciente se va a casa con la pierna vendada y le recomendamos que la primera semana se lave por partes y no moje el vendaje. Debe ponerse heparina subcutánea para evitar los trombos una vez al día y alternar analgésicos y antiinflamatorios para controlar el dolor. El paciente puede presentar febrícula < 38ºC por la reabsorción de hematomas. Durante la primera semana realiza ejercicios en casa para recuperar la extensión completa de la rodilla, iniciar la flexión e isométricos de cuádriceps.
En la primera visita, a la semana de la intervención, se retira el vendaje y se colocan apósitos. A las dos semanas se retiran los puntos y comienza la fisioterapia, al mes se quitan las muletas, a los dos meses se inician ejercicios en bicicleta, carrera a los tres meses y deportes de pivote a los cinco o seis meses.
El apoyo inmediato tras la intervención no afecta negativamente a la función de la rodilla pero causa dolor y puede aumentar el derrame y lo desaconsejamos durante la primera semana. Un programa de rehabilitación acelerada con retorno al deporte a los 6 meses no aumenta la laxitud de la rodilla comparándolo con un programa más lento.
La decisión de permitirle volver al deporte de competición se basa en criterios de tiempo transcurrido desde la cirugía, estabilidad y fuerza.
Las estrategias primarias de prevención se centran en un programa exhaustivo de entrenamiento neuromuscular que incluye pliometría (uso de estiramiento muscular justo antes de la contracción rápida), equilibrio y ejercicios de potenciación. Asimismo damos mucha importancia al entrenamiento de la propiocepción, sobre todo en menos de 16 años. Este programa ha demostrado ser eficaz en disminuir las roturas del LCA.
Detallamos a continuación, los ejercicios post-operatorios que son necesarios tras ser intervenido de una plastia de ligamento cruzado anterior (LCA), durante la primera semana en el domicilio.
EJERCICIOS POST-OPERATORIOS
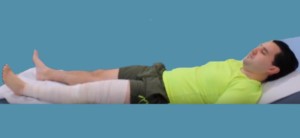
El primer ejercicio el paciente lo debe realizar tumbado en una cama o en el suelo, y consiste en la flexión y extensión del tobillo. El objetivo de este ejercicio es bombear la sangre del gemelo, y de esta forma disminuir el riesgo de trombo. Lo puede realizar tanto con la pierna intervenida como con la contraria.
El segundo ejercicio consiste en la contracción isométrica del cuádriceps. El paciente debe intentar tocar con la parte de detrás de la rodilla en la camilla, y mantener la contracción durante cinco segundos.
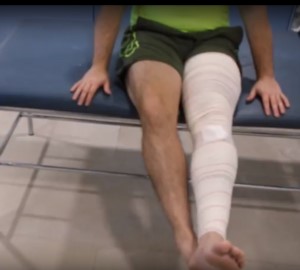
El siguiente ejercicio busca la movilidad pasiva de la rodilla operada. El paciente debe colocar la rodilla operada encima de la rodilla sana y realizará ejercicios de flexión y de extensión de la rodilla, pero siempre la fuerza la debe hacer la rodilla sana. La rodilla operada simplemente se deja llevar por la sana. Para realizar este ejercicio, el paciente debe buscar un sitio alto en casa para sentarse, y cada día puede doblar un poco más la rodilla, lo que le permita el vendaje.
Tras finalizar estos tres ejercicios, el paciente realizará el estiramiento de la pierna, para conseguir una extensión completa de la rodilla.
EJERCICIOS DE ESTIRAMIENTO
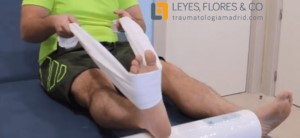
El paciente apoya el talón sobre un objeto duro que lo levante y sujetando una sábana o una toalla, tira de ella manteniendo la extensión de la rodilla.
Otro ejercicio útil para conseguir la extensión de la rodilla es tumbarse boca abajo sobre una superficie dura dejando las rodillas por fuera y colocando un peso, una tobillera lastrada, en la pierna que queramos extender. Aguantando esta posición durante unos segundos conseguimos que la rodilla se estire.
Al completar los ejercicios, el paciente realizará estiramiento de la rodilla, para conseguir la extensión completa de la pierna.
Para ello, el paciente se tumbará boca arriba en una cama o en el suelo, y colocará debajo del talón algún objeto que lo eleve. Y encima de la rodilla operada, sobre el vendaje, aplicará hielo, dejando que la rodilla se estire por completo durante un período de quince minutos.
El paciente ha de dedicar quince minutos al conjunto de los tres ejercicios, y otros quince minutos al estiramiento de la pierna. En total, media hora, tres veces al día, durante la primera semana de postoperatorio.
 C/ Catedrático Antonio Silva, 2, 2º, Desp. 5
C/ Catedrático Antonio Silva, 2, 2º, Desp. 5 (+34) 927 228 107
(+34) 927 228 107